神戸市を拠点とする精神科に特化したハピネス訪問看護ステーションでは、クライシス・プラン(CP-J)を積極的に活用し、利用者さんの自立支援に力を入れています。クライシス・プランは、精神疾患を抱える方が病状の悪化を防ぎ、安定した生活を送るために役立つツールですが、導入する際には適切な選定が重要です。
今回は、精神科訪問看護でクライシス・プランを導入する対象者の選定基準について解説します。

◎クライシス・プランを導入する方をどのように選定すれば良いか
精神科訪問看護を利用する方の中で「全く適応がない」という方はありません。しかし、クライシス・プランの効果が特に発揮されやすいのは、以下のような傾向を持つ方です。
① 状態や症状に波がある方
精神疾患の特性として、気分や症状に波がある方が多くいます。特に双極性障害や統合失調症、気分障害などを抱える方は、調子の良い時と悪い時の差が大きく、病状のコントロールが難しくなることがあります。クライシス・プランを作成することで、自身の状態を客観的に把握し、適切な対応を取るための指針を持つことができます。
② 病状悪化を防ぎたい方
「もう入院したくない」「再発を防ぎたい」と考えている方には、クライシス・プランが特に有効です。病状が悪化する前に適切な対処・対応を取ることで、入院を回避できる可能性が高まります。
③ 就労など、環境変化を伴うチャレンジをしたい方
「仕事をしたい」「社会復帰したい」と考えている方にとって、環境の変化は大きなストレス要因になります。クライシス・プランを活用することで、ストレスに対処する方法を事前に決め、適応しやすい状態を整えることができます。
④ 具合が悪いときにどうしたら良いかわからなくなる方
精神疾患の影響で、調子が悪くなると自分で適切な対処・対応ができなくなる方もいます。「何をすればいいかわからない」「誰に助けを求めればいいかわからない」となりがちな方にとって、クライシス・プランは具体的な行動指針となり、安心感を与えるツールになります。
⑤ 病状が不安定になると行動化(頻回な電話や自傷行為など)が増える方
病状が悪化すると、家族や支援者に頻繁に電話をかけたり、自傷行為を繰り返したりする方もいます。このようなケースでは、本人も支援者も対応に行き詰まりがちです。クライシス・プランを作成することで「どのタイミングで」「 誰が」「何をすればよいのか」が明確になり、対応の選択肢が増えます。結果として、本人も「適切な助けを求める方法」を学ぶことができ、支援者側の負担軽減にもつながります。
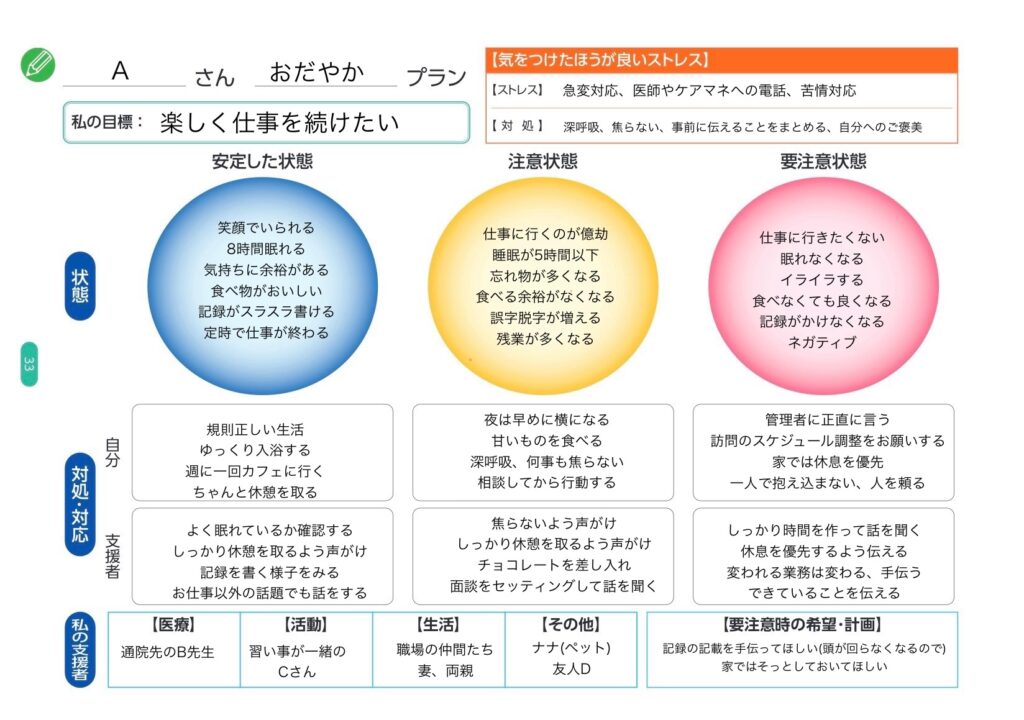
◎クライシス・プラン導入のタイミング
クライシス・プランは、利用者さんとの対話の中で自然に導入することが理想的です。以下のような場面で、導入を検討すると良いでしょう。
1. 目標や希望が語られたタイミング
• 「もう入院したくない」
• 「仕事を始めたい」
• 「穏やかに生活したい」
このような希望が利用者さんから聞かれたときが、クライシス・プランの導入を提案するチャンスです。本人の前向きな気持ちを尊重しながら、病状の安定に向けた具体的なプランを一緒に考えることが重要です。
2. 看護師が有用だと判断したタイミング
訪問看護の現場では、看護師が「クライシス・プランを導入したほうがよい」と判断するケースもあります。例えば、症状が不安定になりやすい方、過去に入院歴がある方、支援の方法に行き詰まりを感じる方などが該当します。
ただし、利用者さんが受け入れられない場合は、無理に説得しないことも大切です。納得していない状態で作成しても、本人が活用できなければ意味がありません。「必要になったときに提案する」という柔軟な姿勢で進めることが望ましいでしょう。
◎まとめ
クライシス・プランは、精神疾患を抱える方の病状の悪化を防ぎ、安定した生活を送るための重要なツールです。特に、症状に波がある方、再発を防ぎたい方、就労を目指している方、適切な対応が分からなくなる方、行動化が目立つ方には、導入のメリットが大きいでしょう。
導入のタイミングは、利用者さんの希望が語られたときや、看護師が必要と判断したときが適しています。ただし、本人が受け入れられない場合は無理に進めず、タイミングを見計らうことが大切です。
ハピネス訪問看護ステーションでは、クライシス・プランを活用し、利用者さん一人ひとりに合わせた支援を提供しています。精神科訪問看護における自立支援の一環として、クライシス・プランの導入をぜひ検討してみてください。




